2017 年 6 月 14 日北京大学第三医院心内科举办了「中国心血管领域医院交流互访项目」。观摩学习北京大学第三医院心内科教学查房,并就一些典型病例进行了分享交流,下面为您带来精彩内容。

病例 1:心肌淀粉样变一例
分享者:中国人民解放军总医院 戈程
患者男,54 岁,主诉「发作性胸痛 4 年余,胸闷喘憋近 1 年」入院。现病史如下:
既往史:高血压 20 余年,最高血压 170+/110+ mmHg,2015 年起减药,血压维持在 110/80 mmHg,近期血压 95/65 mmHg;腰椎间盘突出 20 余年;高脂血症 4 年余;肾小球肾炎近 1 年;高尿酸血症 1 年;浅表性胃炎 1 年;颈动脉粥样硬化 1 月余。
查体结果:体温 36.1 ℃,心率 72bpm,呼吸频率 18 次/分,血压 97/70 mmHg。双肺呼吸音清,右下肺可及少量湿罗音,律齐,各瓣膜听诊区未及杂音,双下肢轻度凹陷性水肿。
入院心电图如下:
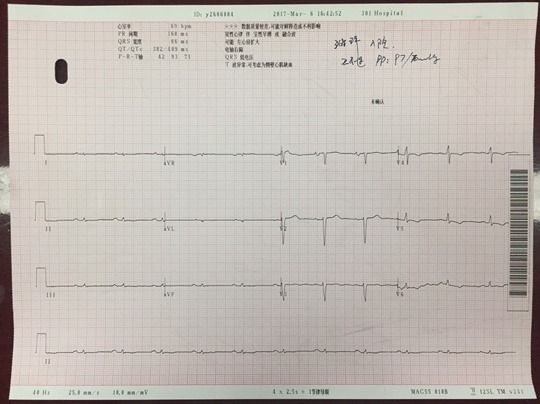
实验室检查结果:血清白蛋白 29.8 g/L↓,尿蛋白 600 mg/dL ↑,NTproBNP 4777.0 pg/mL↑,cTNT 0.168 ng/mL↑,CK-MB、CK 、MYO 未见异常,丙氨酸转移 46.5 U/L ↑,尿酸 502.1 μmol/L↑。
入院诊断:冠状动脉粥样硬化性心脏病(不稳定性心绞痛、冠状动脉支架植入术后),心功能不全、心功能Ⅲ级(NYHA 分级),多浆膜腔积液,高血压病(3 级 很高危),高脂血症,肾小球肾炎,腰椎间盘突出,浅表性胃炎,颈动脉粥样硬化,高尿酸血症。
入院治疗:抗血小板(阿司匹林、硫酸氢氯吡格雷),扩冠(单硝酸异山梨酯),营养心肌(盐酸曲美他嗪),控制心率(富马酸比索洛尔),降压/改善心室重构(盐酸贝那普利),调脂/稳定斑块(阿托伐他汀),利尿(螺内酯、呋塞米),强心(地高辛)。
平板运动试验侧壁阳性。
超声心动图检查结果如下:

印象:左室肥厚,建议进一步检查排除心肌病变;双房扩大;左室整体功能降低;二尖瓣轻-中度返流、三尖瓣轻度返流;少量心包积液。
心脏核磁结果如下:

印象:心肌弥漫肥厚、功能减弱,合并异常强化模式和积液,建议临床排除心肌淀粉样变。
病理学检测(腹壁脂肪)显示刚果红染色(+),建议临床考虑淀粉样变。
出院诊断:冠状动脉粥样硬化性心脏病(不稳定性心绞痛、冠状动脉支架植入术后),心肌淀粉样变、心功能Ⅲ级(NYHA 分级),高血压病(3 级,很高危),高脂血症,肾小球肾炎,腰椎间盘突出,浅表性胃炎,颈动脉粥样硬化,高尿酸血症。
药物治疗调整:抗血小板(阿司匹林、硫酸氢氯吡格雷),营养心肌(盐酸曲美他嗪),控制心率(富马酸比索洛尔),降压/改善心室重构(培哚普利),调脂/稳定斑块(阿托伐他汀),利尿(螺内酯、呋塞米)。
专家点评:
该病例较完整,心肌淀粉样变的诊断基本没有疑问,但如果能更早确诊会更有利于患者的治疗。病例中未给予患者针对性治疗,推荐还是应由血液科给予化疗,好在该患者的病情进展似乎不是很迅速。
临床上根据超声心动图弥漫性肥厚,尤其是心房肥厚合并颗粒样变性诊断心肌淀粉样变有很高的特异性。对于心肌肥厚但心电图呈低电压的患者,以及有心衰表现、短期内心功能迅速恶化且药物治疗效果不佳的患者也应考虑心肌淀粉样变。病理学检查对于确诊十分重要。
心肌淀粉样变应注意区分原发性和继发性,治疗主要是针对血液系统疾病进行化疗。合理的治疗有望改善患者的心肌肥厚和 EF 降低。
对于心肌淀粉样变合并冠心病的患者,需根据患者情况决定治疗方式,不宜草率介入治疗。特别是冠脉临界病变与其他心衰危险因素共存时,尤应慎重。

病例 2:de winter 综合征一例
分享者:山东聊城市二院 常方圆
患者男,53 岁,因「持续性胸痛 1 小时」入院。患者入院 1 小时前出现胸痛,呈持续性疼痛,伴有向肩后背放射,发汗。患者有高血压病史 5 年,最高达 180/120 mmHg,不规律服用降压药物,未监测血压。否认吸烟、饮酒史。母亲故于心脏病。
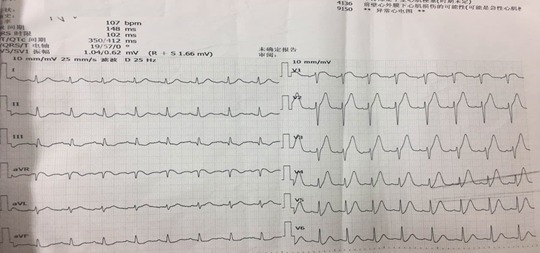
入院查体结果:血压 136/89 mmHg,颈静脉无怒张,双肺呼吸音清、无啰音,心界不大,心率 90 bpm、律齐、无杂音,双下肢无水肿。入院心电图如下:
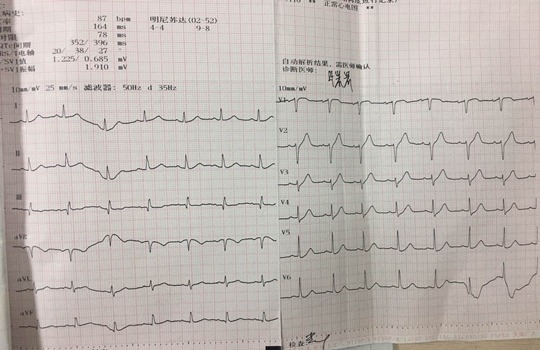
21 分钟后复查心电图如下:
初步诊断:急性冠脉综合征,高血压病 3 级。
肌酸激酶同工 8.23 ng/mL,肌钙蛋白 I 0.084 ng/mL,肌红蛋白 121 ng/mL。
超声心动图提示左房轻度增大,左室壁节段性运动异常,LA 36 mm,RV 19 mm,LVD 44 mm,EF 51%。
药物治疗:拜阿司匹林 300 mg ST,替格瑞洛 180 mg ST,尼可地尔 20 mg ST,单硝酸异山梨酯 40 mg qd,阿托伐他汀 20 mg qn,富马酸比索洛尔 5 mg qd。
冠脉造影显示,LAD 根部有 70% 的狭窄,行 PCI。使用 6FEBU3.5 指引导管,SION 导丝,SPRINTER2.0×15 mm 球囊扩张后行血栓抽吸术,效果不佳。置入 EXCEL2.75×18 mm 支架,NCTREK2.75×8 mm 后扩。
修正诊断:急性心肌梗死(前壁),心功能Ⅰ级(Kiilip 分级),高血压病 3 级。
专家点评:
de winter 综合征的 ST 段以压低为主,造影结果多提示为前降支单一血管病变,且为近端完全或次全闭塞,与 NSTEMI 的病变特点不同,所以不能归为 NSTE-ACS,而应视为 STEMI 等危急心电图,须行急诊冠脉介入治疗,不宜等待超声心动图及酶学结果确认。
de Winter 综合征可能是 STEMI 的早期改变,也可能是一种特殊类型的 ACS 心电图表现。其诊治关键在于重在早期识别:在没有心动过速的情况下,胸痛患者若出现 ST 段上斜型压低伴高尖 T 波,应警惕 de Winter 综合征可能,并及时开通冠脉介入治疗,因为该类型患者往往属于高危,比典型 STEMI 患者更值得警惕。
de Winter ST-T 改变心电图宜按照 STEMI 进行处理,适用急诊介入治疗;是否适用溶栓治疗仍待讨论。
病例 3:大动脉炎心脏受累一例
分享者:北京大学第三医院 任川
患者女,20 岁,主诉「间断心悸、黑曚 9 月余,突发呼吸困难 10 天」入院。9 个月前无明显诱因反复出现心悸,呈突发非突止,自觉心率快,自测脉率 150 bpm,有时伴有黑曚,不伴胸闷、胸痛、晕厥、呼吸困难等症状,持续数分钟后心悸好转,未明确诊治。4 个月前无明显诱因出现劳力性呼吸困难,运动时出现,日常活动不受限。
10 天前患者出现劳力性呼吸困难,后出现夜间阵发性呼吸困难,不能平卧入睡,伴双侧季肋区胀痛,纳差,尿少,咳嗽,可白痰,无水肿,恶心、呕吐、发热、胸痛等症状;自诉运动耐量较前逐步下降,最严重时仅可连续平地匀速步行 300 m,不能爬坡。就诊我院,UCG 提示:全心大,LVEF 18%,NT-proBNP 明显升高,考虑「心力衰竭」,为进一步诊治入院。
患者有银屑病病史十余年,不规律应用药物治疗。14 岁月经初潮,月经规律,3~4 天/31~32 天,经量正常,无痛经。20 岁结婚,G1P1,患者于 2015 年 3 月 24 日(9 月余前)顺产分娩;孕期血压波动于 100-110/70-80 mmHg,孕期 UCG 未见异常
爱人及儿子体健。否认家族病史。
入院查体结果:体温 36.0℃,心率 90 bpm,呼吸 22 次/分,血压 114/77 mmHg。神志清,精神好,自主体位,查体合作。全身可见散在分布的银屑性丘疹,以胸前为著;颈静脉充盈。左肺叩诊清音,右肺下部叩诊浊音,双肺听诊呼吸音清,右下肺呼吸音略弱 ;心浊音界扩大,心音有力,心律齐,心率 90 bpm,A2<P2,P2 亢进,主动脉瓣第二听诊区可闻及第二心音逆分裂;右侧锁骨中线水平肝肋下约 2.5 cm,脾肋下未及,移动性浊音阴性。双下肢轻度可凹性水肿。
辅助检查结果如下:
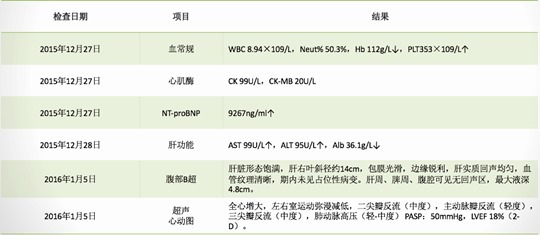
入院心电图如下:
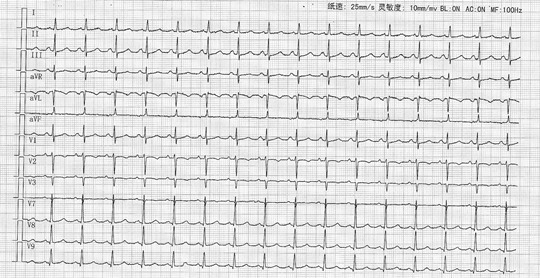
入院胸片如下,心胸比 0.57,肺门增宽,有 Kerly-B 线。
入院诊断:慢性心力衰竭急性加重,怀疑围产期心肌病,心脏扩大,心律齐,心功能 III 级(NYHA 分级),银屑病。
对心力衰竭病因初步鉴别后,考虑围产期心肌病。给予治疗:螺内酯 20 mg qd,托拉塞米 10 mg qd,卡维地洛 6.25 mg bid,贝那普利 5 mg qd。
但患者治疗过程中发生急性肾损伤(见下图),调整治疗方案至托拉塞米 10 mg qd,卡维地洛 6.25 mg bid,贝那普利 2.5 mg qd;再至卡维地洛 6.25 mg bid,多巴胺持续泵入。
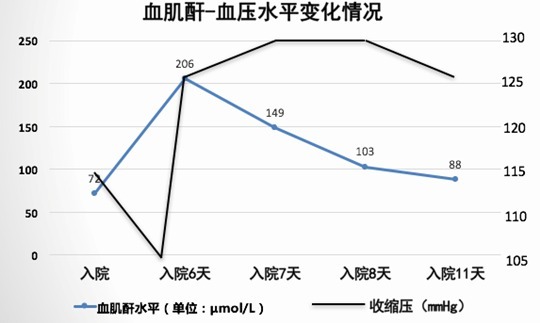
检查发现患者存在肾动脉狭窄:双肾动脉起始段局部血流增快伴远段肾内动脉流速减低,加速时间延长。
怀疑大动脉炎。进一步检查发现患者腹主动脉管壁不均匀增厚,以肠系膜上动脉开口处下方为著,厚约 0.37~0.51 cm,管腔轻度狭窄。右侧无名动脉,双侧锁骨下动脉及双侧颈总动脉全程管壁弥漫增厚。下肢动脉超声未见管壁增厚,头颅 MRA 未见异常。
给予患者激素、免疫抑制剂及抗心衰治疗。随访一年,患者已能够正常生活。
专家点评:
该患者慢性心力衰竭急性加重的原因尚不能完全确定。是大动脉炎引起心脏受累,围产期心肌病,还是合并二者;亦或是高血压导致的慢性心力衰竭,值得深入探讨。
围产期心肌病一般在产前即出现症状,像该患者这样在分娩后若干个月出现且迅速进展的情况少见,且患者心脏也未见明显扩大。另外,患者是否有高血压需要进一步确认,因为其射血分数很低,在此情况下的血压值不高未必能排除高血压。
临床对大动脉炎的诊断思路需要区别于一般结缔组织炎症,因为其可能检查不出任何指标异常和症状,以至被忽略,直到冠脉损伤累积并以冠心病的形式发病。有报道称大动脉炎在孕期会减轻,这可能解释了患者产前正常,产后进展的情况,其是否与孕期激素变化相关有待进一步研究。大动脉炎引起的心脏损伤少见,证据不多,大剂量激素冲击+免疫抑制治疗是可以选择的方案。
病例 4:疑似冠心病不稳定型心绞痛一例
分享者:解放军第二六一医院 吕芳
患者男,62 岁,主因「阵发性心慌、胸闷 20 余天,加重 2 小时」入院 。4 月 9 日晨 3:00 左右突发心慌伴胸闷、左胸隐痛、轻度呼吸困难,当日心电图示 ST-T 改变,4 月 27 日冠状动脉造影示 LAD 近段狭窄 30%~40%,余正常。出院后第二日 0 点左右症状再发。
患者有高血压病史近 30 年,第一次入院后调整降压药物血压正常,同时发现糖尿病。第二次入院血压增高,余大致正常。
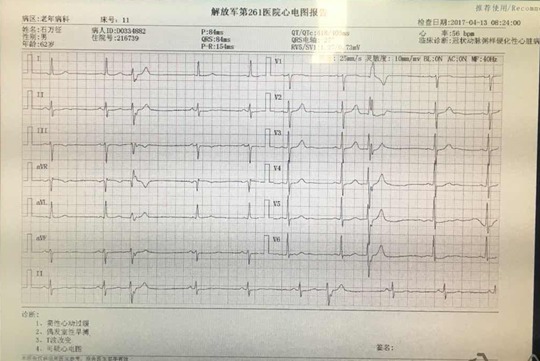
4 月 13 日心电图如下:
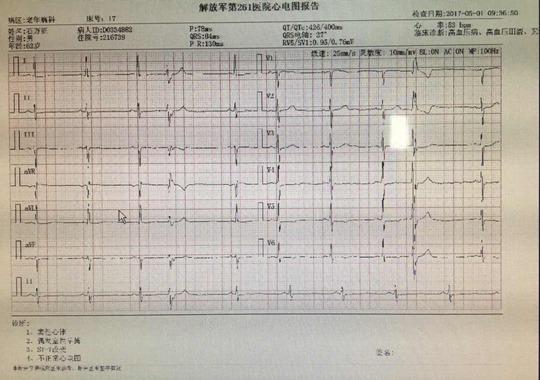
5 月 1 日心电图如下:
初步诊断为:高血压病 3 级,不稳定型心绞痛,2 型糖尿病。
第二次入院后按冠心病治疗后症状有所缓解,但第 4 天出现饭后心慌、纳差及上腹部不适,部分症状类似发病症状,消化道造影示贲门处粘膜紊乱,不排除占位病变,胃镜显示慢性胃炎。
专家点评:
首先要确定的是,该患者是否为冠心病,以及其症状是否为心绞痛。从病例介绍中得知,患者的不适发作时无明显诱因,部位非典型部位,症状也非典型心绞痛症状,且持续时间超过普通心绞痛(一般不超过 15 分钟)。患者冠脉造影 LAD 狭窄程度未达到目前冠心病的定义(≥ 50% 狭窄),发作时心电图未见典型 ST-T 改变,其症状也不符合变异型心绞痛。因此,可认为该患者的症状并非冠心病所致心绞痛。
要进一步分析病情,建议注意观察患者的心律失常情况,包括通过 holter 观察 24 h 室性早搏的数目和时间段分布,以及最快心率、最慢心率和占比;并注意是否有夜间血压突然升高。另外,还需留意患者的饮食情况及胃胀、反酸等消化道症状。临床上还应观察患者是否有焦虑状态,并可视情况给予抗焦虑治疗和心里疏导。
病例 5:不稳定型心绞痛 FFR 指导下行 PCI 一例
分享者:北京大学第三医院 徐昕晔
患者男,68 岁,主诉「间断胸痛 2 年,加重 1 个月」入院。
2 年前晨起出现胸骨后闷痛,伴大汗、乏力,休息 10 分钟症状缓解。外院冠脉 CTA 示:冠脉中度狭窄,予阿斯匹林及瑞舒伐他汀治疗,症状缓解,4 个月后停用他汀。1 个月前哄孩子时再发胸痛,伴大汗、乏力,静坐 10 分钟缓解。1 周前再发,症状同前。平时运动无症状。
有高血压病史 20 年,服用缬沙坦 80 mg 2 次/日,血压控于 130/80 mmHg 左右;吸烟史 30 余年,40 支/日,未戒。
查体:体温 36.5°C, 脉搏 82 bpm,呼吸 18 次/分,血压 148/90 mmHg。双肺未闻及干湿性罗音,心界不大,心律齐,心率 bpm,心音有力,未闻及杂音及心脏附加音,无心包摩擦音。腹软,无压痛,移动性浊音阴性,肠鸣音 3 次/分。
血常规:HGB 159 g/L,PLT 228×109/L;血生化:eGFR 91.77 mL/min,HbA1c 5.7%;T-CHO 4.08 mmol/L,LDL-c 2.19 mmol/L;TG 2.61 mmol/L,HDL-c 0.87 mmol/L;心脏标志物:cTnT 0.033ng/mL,NT-proBNP 17.30pg/mL;Echo:LVEF 69%,心内结构大致正常。
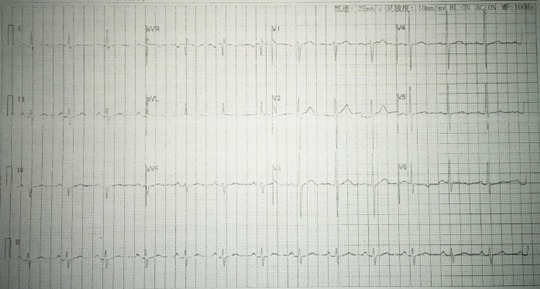
入院心电图大致正常,如下:
入院诊断:冠心病,不稳定型心绞痛,心脏不大,心律齐,心功能 I 级(NYHA 分级),高血压病 3 级(很高危),高脂血症。
治疗:
阿斯匹林+氯吡格雷,瑞舒伐他汀,缬沙坦,富马酸比索洛尔。择期行脉造影。
冠脉造影显示 LCX 近段狭窄 50%,OM 开口狭窄 80%,LAD 近中段有长弥漫病变,狭窄约 50%,左主干未见明显狭窄。RCA 中段轻度狭窄。
测量患者狭窄血管的 FFR。OM 开口约 80% 狭窄处 FFR 为 0.87,故判断其对远端供血影响不大。对 LAD 近中段长弥漫病变进行冠状动脉造影定量分析(QCA), 得到其内径狭窄 41%,面积狭窄 66%;测 FFR 值为 0.74。
对 LCA 行 PCI 治疗,置入支架 XIENCE Xpedition(3.0 mm×23 mm)12 atm。PCI 后 LAD FFR 升至 0.86。
专家点评:
介入医生应该始终秉持以下理念:介入治疗的目标是改善心肌缺血,而非血管病变本身;应以血管功能学指标为终极指导,而非仅仅重视影像学的狭窄程度。FFR 作为心外膜下冠脉功能评价的特异性指标,在临床上具有重要意义,可在多种情况下指导 PCI 决策,如:对临界病变、开口病变、主干病变的评价;对多支多处病变支架置入数量和位置的评估;辅助决定分叉病变 PCI 策略等。有助于术者正确地选择靶病变、合理地置入支架、优化介入疗效、降低医疗费用。
FFR 测量的重复性好,影响结果的操作因素都可被标准化,且不受心肌收缩力、心率、血压等影响,值得提倡。以 FFR 为指导,影像学检查辅助的「缺血驱动的 PCI」是发展的方向。
考虑到 FFR 为有创检查,且受到医院条件和检查费用的限制,在不具备测量条件时,无创的心肌缺血检查手段如平板运动试验也应受到重视。
了解更多:「心桥计划」中国心血管领域医院交流互访项目 —— 北京大学第三医院预告
