如何使急性 ST 段抬高心肌梗死(STEMI)患者得到及时的救治始终是研究者关注的话题。在中国,受限于心肌梗死急诊 PCI 术的医院资质和质量控制,部分地区 STEMI 患者在症状发作后无法得到有效的再灌注治疗,从而增加了死亡和并发症的发生率。
既往 ASSENT-4 和 FINESSE 研究显示,易化 PCI(急诊 PCI 术前使用全量或半量溶栓药物、GP IIb/IIIa 受体拮抗剂)因临床获益小或出血风险高而未达到预期结果。然而,该研究结果可能与溶栓后较早时间内(2~3 小时)行介入治疗有关。
近来有学者提出了药物-介入联合治疗策略(Pharmaco-invasive strategy)的概念,即患者就诊于无急诊 PCI 条件的医院,可先以溶栓治疗(或合用 GPI)作为初期再灌注治疗,之后尽快转运至有 PCI 条件的中心,在溶栓后 3~24 小时常规行冠脉造影检查。Transfer AMI、CARESS-in-AMI 以及 GRACIA 2 等研究结果均提示,该治疗方案有着较好的临床获益,而出血事件并无明显增加。
在西班牙巴塞罗那举行的 2017ESC 年会上,来自中国上海仁济医院的何奔教授为我们带来了药物-介入联合治疗策略的中国经验,并在会后接受了丁香园采访。

EARLY-MYO 研究目的和设计
EARLY-MYO 研究(Efficacy and Safety of a Pharmaco-Invasive Strategy versus Primary Angioplasty in ST-Elevation Myocardial Infarction)目的在于评价药物-介入联合治疗策略(Pharmaco-Invasive, PhI)与常规直接 PCI(PPCI)治疗胸痛症状发作 6 小时以内、预计 PCI 延迟时间长于 60 min 的急性 STEMI 患者的安全性和有效性。
该研究共入选了 344 例患者,按 1:1 比例随机分配至 PhI 治疗组和 PPCI 治疗组。其中 PhI 组先给予半量阿替普酶(8 mg 静脉注射,随后 42 mg 于 90 min 内给药完毕)溶栓治疗,随后 3-24 小时内行冠脉造影术,必要时行补救 PCI 术;PPCI 组常规行介入治疗,术前不给予溶栓药物。
有 171 例患者入选 PhI 组,其中 1 例冠脉造影前死亡,3 例于溶栓后拒绝行冠脉造影术。PhI 组共有 167 例患者最终接受冠脉造影术,其中 6 例造影术后未行介入治疗。PhI 组最终有 161 例患者达到主要终点。有 173 例患者入选 PPCI 组,其中 1 例造影术后拒绝介入治疗,5 例造影术后不需要介入治疗。PPCI 组有 167 例患者达到主要终点。
研究结果显示,PhI 组 74.5% 的患者溶栓成功(ST 段回落幅度大于 50%)。无论是冠脉造影 TIMI 血流分级(TFG)2~3 级患者比例(TFG 2 级:18.6% vs. 6.0%;TFG 3 级:51.6% vs. 16.8%,P<0.001),还是 TIMI 心肌灌注分级(TMPG)2~3 级患者比例(TMPG 2 级:28.4% vs. 7.4%;TMPG 3 级:34.2% vs. 11.7%,P<0.001),PhI 组均显著高于 PPCI 组,而 TFG 和 TMPG 1 级的患者比例 PhI 组则明显低于 PPCI 组(TFG:29.8% vs. 77.3%;TMPG:37.4% vs. 80.9%,P<0.001)。
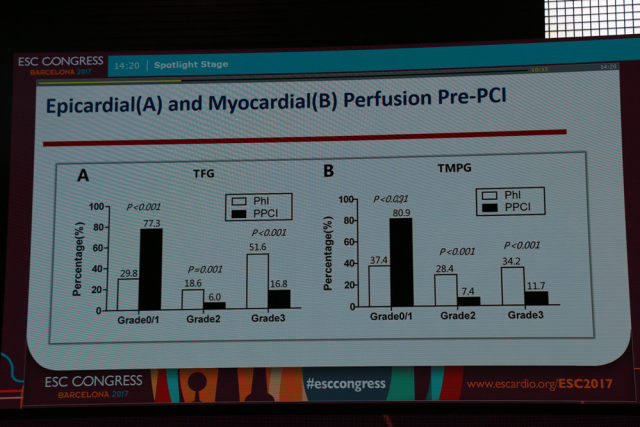
介入治疗后,两组患者均有较高的 TFG 3 级血流(91.3% vs. 89.2%,P = 0.58),达到 TMPG 3 级的比例在两组间也无统计学差异(65.2% vs. 62.9%,P = 0.73)。介入治疗前,无论是校正的 TIMI 血流帧数(CTFC)还是 TIMI 心肌灌注帧数(TMPFC),PhI 组均明显低于 PPCI 组。
而介入治疗后,两组的 CTFC 和 TMPFC 则无差异。在该研究的主要终点:ST 段回落幅度 ≥ 70%(51.0% vs. 45.5%)、达到 TFG 3 级血流的比例(91.3% vs. 89.2%)和 TMPG 3 级的比例(65.8% vs. 62.9%),两组均无统计学差异。然而完全再灌注方面,PhI 则达到了对 PPCI 的非劣效检验结果(34.2% vs. 22.8%,Pnon-inferiority<0.05)。亚组分析显示,无论患者有高血压、糖尿病或症状发作 6 小时内,均能从药物-介入联合治疗获益。

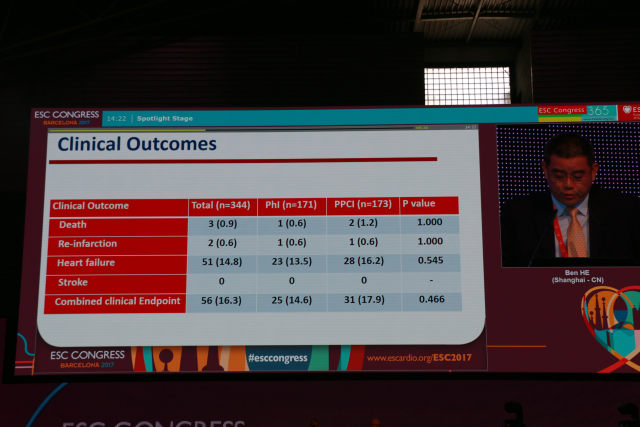
介入治疗后 4~7 天,无论是心超定义的 LVEF 还是心脏 MR 定义的梗死面积、LVEF,以及 BNP,在两组间均无统计学差异。术后 30 天,心超 WMSI 和 BNP 在两组间也无统计学差异。术后 30 天临床随访显示,PhI 组和 PPCI 组,无论死亡(0.6% vs. 1.2%)、再发心梗(0.6% vs. 0.6%)、心衰(13.5% vs. 16.2%)、卒中(0 vs. 0)和复合终点时间(14.6% vs. 17.9%),组间均无统计学差异。PhI 组小出血发生率高于 PPCI 组(26.9% vs. 11.0%,P<0.001),而大出血两组无差异(0.6% vs. 0,P = 0.497),两组均无颅内出血发生。
EARLY-MYO 研究结果显示,对于胸痛发作 6 小时内,因客观原因无条件行直接 PCI(预计延迟时间大于 60 min)的急性 STEMI 患者,在等待直接 PCI 前主动常规应用半量溶栓药,溶栓后 3~24 小时内行介入治疗是安全的,并且能显著改善冠脉血流和提高心肌灌注水平。该治疗并未增加大出血的风险。
该方案并不等同于易化 PCI,也不等同于直接 PCI。药物-介入联合治疗策略对预计存在转运延误的边远地区或急性心肌梗死救治网络不完善地区的急性 STEMI 患者的再灌注治疗有较大意义。
采访后记
我国最近十年(截止 2011 年)的调查显示直接 PCI 患者从 10% 增加到 27%;溶栓从 45% 降低到 27%,但病死率没有变化。我国每年急诊 PCI 患者有 2.5~3 万人,但新发现的 STEMI 每年保守有 50 万,其中约 47 万人未进行 PCI。对于在心梗后 60~90 min 不可能进行 PCI 的患者,首先需要溶栓治疗。先前的研究发溶栓(阿替普酶 50 mg)后再做 PCI 是安全的。
何教授在接受丁香园采访时提到,急性心肌梗死(AMI)患者时间就是心肌、时间就是生命。MI 患者直接 PCI 和溶栓后 PCI 都是常规的治疗方式,但直接 PCI 是治疗 AMI 最好的方式。PCI 延迟时间因存在个体差异,和发病时间、年龄、心梗部位(前壁心梗/非前壁心梗)、心梗分级均相关。研究显示年轻、起病时间短、前壁心肌梗死患者及越早再灌注获益越大。
溶栓的成功率和 MI 患者的预后密切相关,如果溶栓失败,患者预后必然会有影响。溶栓时应需要选择副作用少,对纤维蛋白特异性的药物。溶栓后的患者需要及时进行 PCI,两者结合能够为患者带来更多的获益。但溶栓后 PCI 和直接 PCI 相比哪个能够更好得让患者获益,研究相对较少,因此进行了 EARLY-MYO 试验。
