心脏性猝死,离我们并不遥远。在第三十一届长城会上,来自广东省人民医院的吴书林教授就「心源性猝死的处理策略」一题,发表了精彩演讲。

1
心脏性猝死≠心脏骤停
心脏性猝死(SCD)是指:
• 急性起病• 突发意识丧失• 在症状发生后 1 小时内死亡• 或不明原因的死亡(前 24 小时内患者情况良好)
心脏骤停(Sudden Cardiac Arrest,SCA)与 SCD 的概念不同。
SCD 的发病率在有严重器质性心脏病的人群中更高,但发生 SCD 的绝对数量最多的却是在正常健康人群中。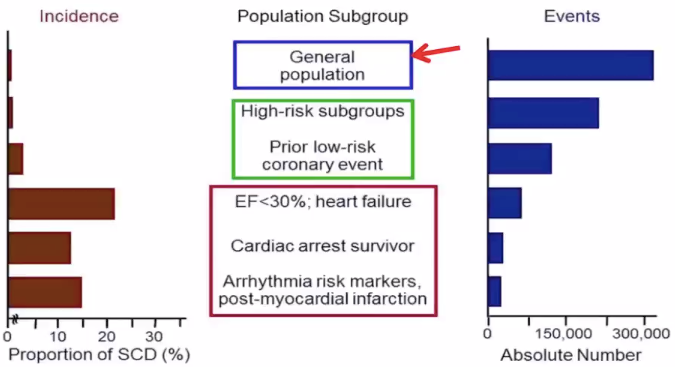 图片来源:讲者 PPT
图片来源:讲者 PPT
2017 美国 AHA 发布关于 SCD 重要数据更新:
院外 SCD 发生约 35.7 万例/年,院内发生约 20.9 万例/年;其中院外心脏骤停的总存活率约 10%,院内 SCA 出院后存活率约 24%。
回顾 41 篇关于 1980~2016 年我国 SCD 数据的文献,分析显示我国 SCD 发病率约 40.7 人/100000 人/年,平均年龄 69.5 岁。
其中男性约占 55.5%,且随年龄增长,男性发病率更高;院外发生占 69.6%,院内发生占 30.4%;发生心脏骤停的患者仅 4% 能成功救治。
2
心脏性猝死的诱因及病因
一、SCD 发病诱因
1)不良饮食习惯者:吸烟、酗酒、暴饮暴食、摄入过多高脂肪、 高蛋白类食物;
2)不良生活方式者:工作忙碌、熬夜、缺少锻炼、肥胖等;
3)工作精神压力过大者。
二、SCD 病因
我国 SCD 的病因主要有冠心病、心肌炎、心肌病、风湿性心脏病、高血压性心脏病、主动脉夹层、先天性心脏病及未明原因等。
成人 SCD 最常见的病因是缺血性心脏病;心律失常(室性心律失常)是 SCD 发生的直接原因(如下图)。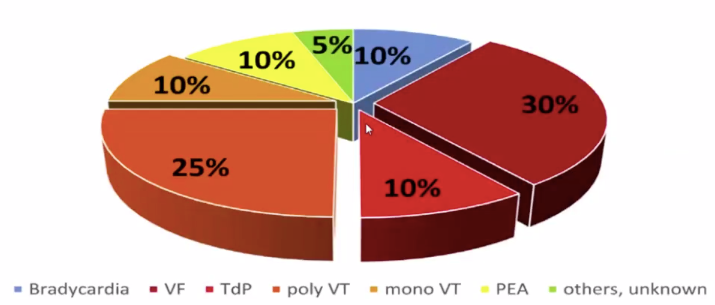 图片来源:讲者 PPT
图片来源:讲者 PPT
青少年 SCD 最常见的病因与成年患者不同,青少年更倾向为心肌病、心肌炎、离子通道病等(如下图)。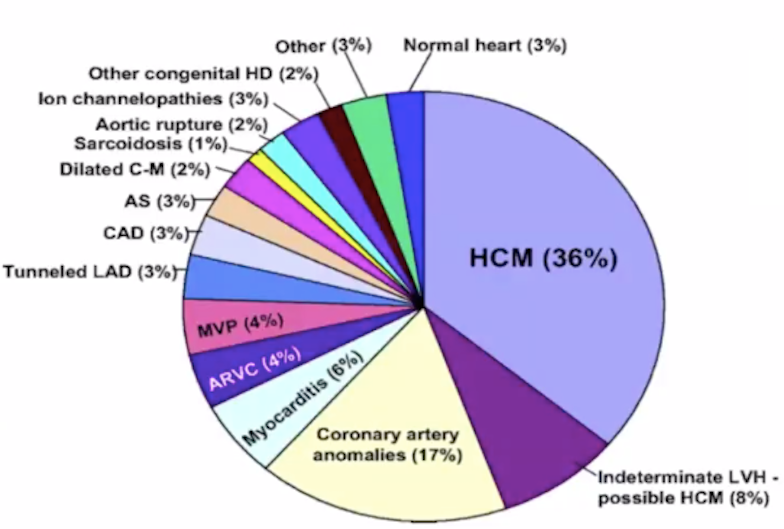 图片来源:讲者 PPT
图片来源:讲者 PPT
1978~2016 年我国 SCD 病因变化趋势(如下图):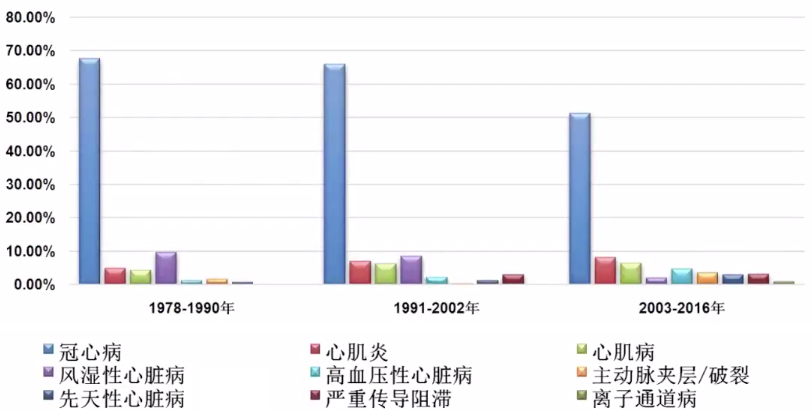 图片来源:讲者 PPT
图片来源:讲者 PPT
3
心脏性猝死的4个时期
1. 前驱期:心前区疼痛和晕厥、气短、胸闷、疲乏(但大多可无症状);
2. 发病期:持续而严重的心绞痛、呼吸困难、心动过速、头晕及黑矇等;
3. 心脏骤停期:突然的摔倒和循环丧失;
4. 生物学死亡期:数分钟后发生。
其中,心脏骤停是 SCD 的最重要时期。
4
心脏性猝死的诊疗
一、先兆晕厥的症状体征及处理
1. 典型症状:虚弱、头晕、恶心、感觉暖/热或冷、腹痛、视力障碍。
2. 典型体征:面色苍白/皮肤苍白、岀汗、呕吐、颤抖、叹气、姿势性张力减弱、混乱。
3. 处理
1)采取安全体位后进行肢体加压动作(PCM)
如果患者出现血管迷走神经性或直立性先兆晕厥的症状或体征,建议其先采取安全体位,如坐位或卧位。
下身 PCM 包括双腿交叉、下蹲;上身 PCM 包括双手紧握、等长握拳、颈部屈曲等。
2)PCM 无效则应寻求其他帮助
急救人员应鼓励患者釆取 PCM,直到症状消失或晕厥发生。若 1~2 min 后无改善或者症状恶化或再次出现。急救人员应寻求其他帮助。
下肢 PCM 优于上肢和腹部 PCM,但 PCM 不建议用于先兆晕厥伴心脏病发作或卒中患者。
二、SCA 的主要心电图表现
1. 心室颤动或扑动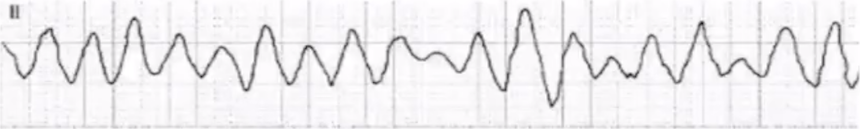 图片来源:讲者 PPT
图片来源:讲者 PPT
2. 无脉性电活动 图片来源:讲者 PPT
图片来源:讲者 PPT
3. 缓慢心律失常和心脏停搏 图片来源:讲者 PPT
图片来源:讲者 PPT
三、SCD 的识别和诊断
• 心音消失、大动脉搏动扪不到、血压测不出;
• 神志突然丧失、抽搐;
• 呼吸减慢呈叹息样直至停止;
• 瞳孔散大、固定。
注意症状、体征鉴别是否发生 SCD!
四、SCD 的鉴别诊断
1. 晕厥:往往有一过性、短暂、自限性意识丧失,可由心源性、神经性、脑血管性等其他原因导致。
2. 癫痫:早期可出现意识丧失,跌倒,强直后痉挛,伴呼吸停止、血压升高、瞳孔扩大;多数有自限性,发作后可有意识模糊。
3. 脑出血:意识水平可能逐渐下降而不是立即的意识丧失,可伴严重头痛和/或其他神经系统体征。
晕倒或昏迷 ≠ 心脏骤停。需判断患者是否有心跳及呼吸!
五、心脏骤停后的黄金 5 分钟
心脏骤停的严重后果以秒计算: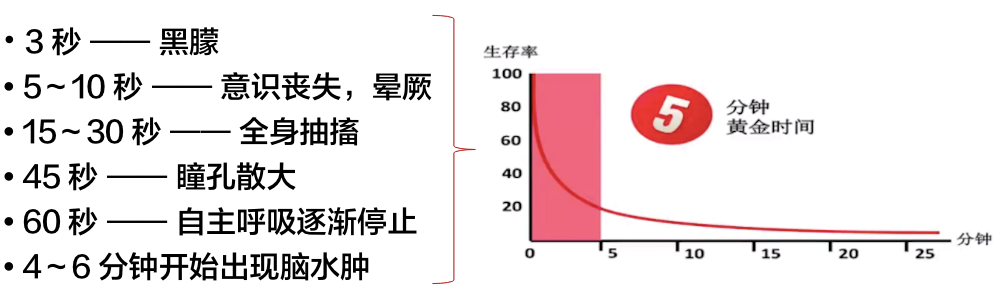 图片来源:讲者 PPT
图片来源:讲者 PPT
10 分钟 —— 脑细胞出现不可逆转的损害,进入「脑死亡」、「植物状态」。
识别 SCD 后的救治争分夺秒!
六、心肺复苏
主要包括基础生命支持、高级心血管生命支持及心脏骤停后的治疗。
心脏骤停抢救 4 要点:
• 早期识别呼救
• 早期 CPR
• 早期除颤
• 早期复苏后治疗
1. 院外心脏骤停
「叫叫 CAB」五步 + 尽快除颤 + 转送医院。 图片来源:2020 AHA 指南
图片来源:2020 AHA 指南
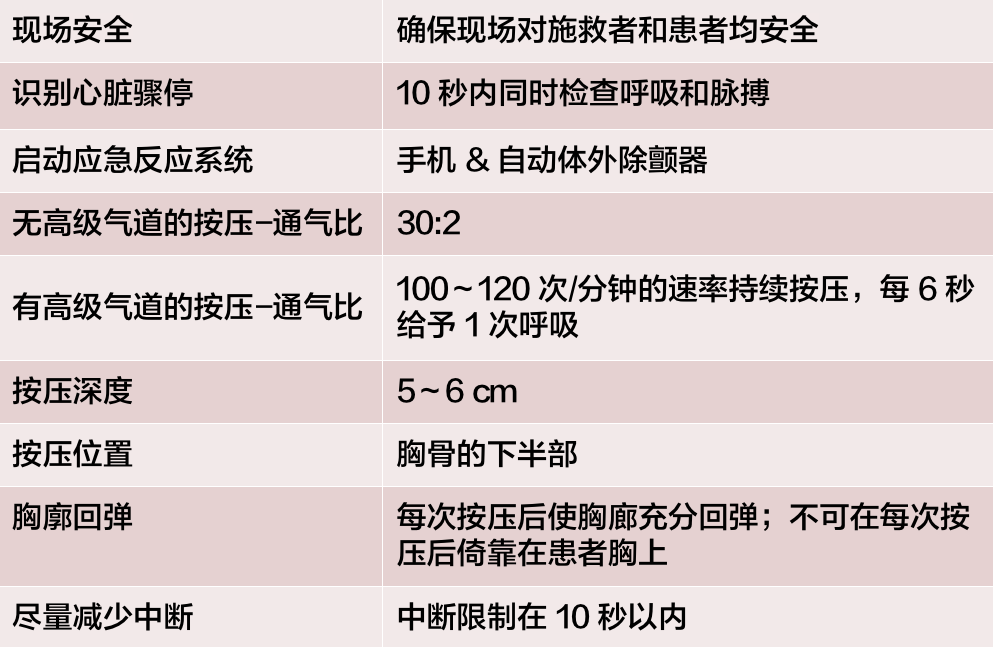
叫:评估现场安全及判断患者病情
• 判断反应:拍打或摇动患者
• 判断呼吸:观察胸廓起伏
• 判断心跳:触摸颈总动脉,食指和中指沿甲状软骨向侧下方滑动 2~3 cm,至胸锁乳突肌凹陷处
• 判断呼吸和心跳应在 10 s 内完成,10 s 内不能确定应立即行 CPR
叫:迅速呼救并启动紧急救援系统
• 单人:先打电话,有条件的话取 AED,回来后 CPR• 双人:一人打电话,取 AED,另一人 CPR
自动体外除颤器(AED):选择心底部和心尖部为电极放置部位,除颤完成后立即恢复胸外按压,当可以立即取得 AED 时,对于有目击的成人心脏骤停,应尽快使用除颤器。
C:胸外按压
• 胸骨下 1/3 交界或双乳头与前正中线交界
• 胸外按压速率是 100 至 120 次/分钟
• 胸外按压幅度是至少 2 英寸(5 厘米),但不超过 2.4 英寸(6 厘米)
• 每次按压后胸部完全回弹,减少按压停顿
A:开放气道
仰头抬颏法:一手置于患者前额用力加压,使头后仰;另一手的食指、中指置于颏部靠近下颌骨下方,将颏部向前抬起帮助头部后仰。
B:人工呼吸
可以每 6 秒进行 1 次人工呼吸(每分钟 10 次),同时进行持续胸部按压。
采用人工呼吸时,每次通气必须使患者的肺脏膨胀充分,可见胸廓上抬即可,切忌过度通气。
• 口对口人工呼吸
• 口对鼻人工呼吸
• 球囊面罩呼吸:E-C 手法固定面罩(E:左手中指、无名指和小指放在病人下颌角处,向前上托起下颌,保持气道通畅;C:左手拇指和食指将面罩紧扣于患者口鼻部,固定面罩,保持面罩不漏气)
2. 院内心脏骤停
以团队形式,实施高质量心肺复苏及高级生命支持(ACLS)。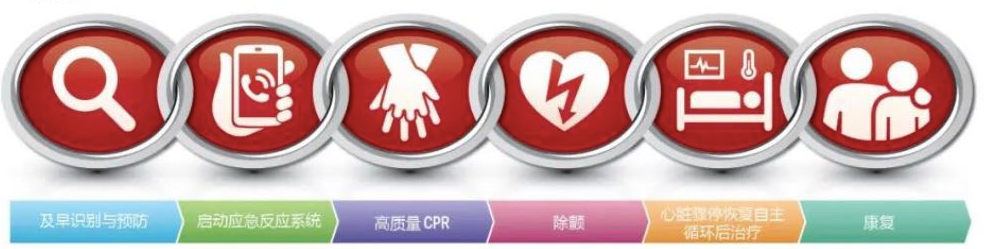 图片来源:2020 AHA 指南
图片来源:2020 AHA 指南
3. 成人心脏骤停流程图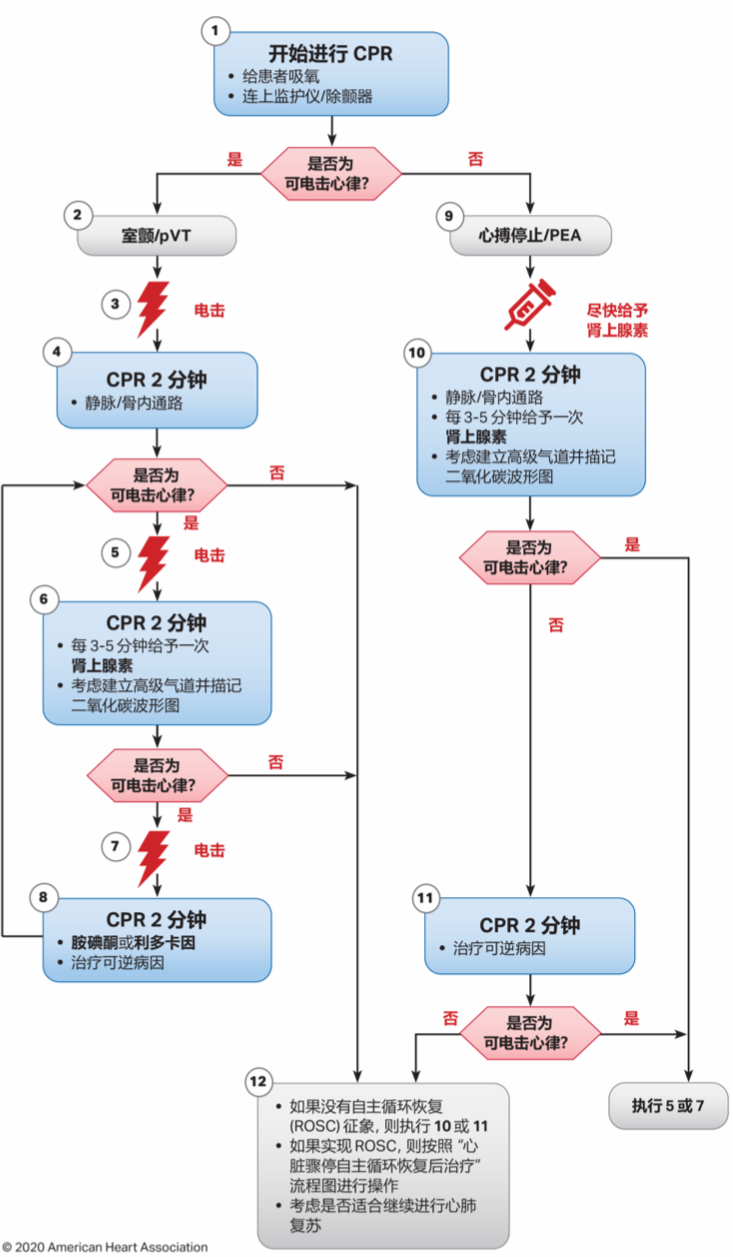
图片来源:2020 AHA 指南
4. 心肺复苏常见有效指标
• 大动脉搏动:颈动脉、股动脉按压时可扪及。
• 血压:收缩压达 60 mmHg 以上。
• 外观:发绀的面色、口唇、指甲转为红润。
• 瞳孔变化:散大的瞳孔回缩变小,对光反射恢复。
• 呼吸:呼吸改善或出现自主呼吸。
• 脑功能好转:肌张力增高、自主呼吸、吞咽动作、昏迷变浅,出现反射或挣扎。
• 心电图示窦性、房性(房颤、房扑)或交界性心律。
5. 药物在高级生命支持中的应用
1)肾上腺素:静脉或骨内给药,每 3~5 min 给 1 mg。
2)胺碘酮:静脉或骨内给药,第一剂 300 mg 推注,第二剂 150 mg。
3)利多卡因:静脉或骨内给药,第一剂 1~1.5 mg/kg;第二剂 0.5~0.75 mg/kg。
2020 新版指南强调肾上腺素早期给药,对于不可电击心律的心脏骤停,尽早给予肾上腺素是合理的;
此外,指南还强调静脉通路优于骨内通路,对心脏骤停患者首先尝试建立静脉通路进行给药是合理的。
6. 关于 ACLS 中抗心律失常药物的应用(2018 AHA)
1)成人室颤(VF)/无脉性室速(pVT)患者在复苏期间
• 对除颤无反应的 VF/pVT 患者,可考虑使用胺碘酮或利多卡因(IIb,B-R)。
• 心脏骤停成人患者,不建议常规使用镁剂(III,C-LD)。
• 尖端扭转型室速(与长 QT 间期相关的多形性 VT)可考虑使用镁剂(IIb,C-LD)。
2)成人自主循环恢复(ROSC)后
心脏骤停后自主循环恢复
• 脉搏和血压;
• 呼气末二氧化碳分压 PETCO2 突然持续升高(通常 > 40 mmHg 以上);如果 PETCO2 < 10 mmHg,应设法改进心肺复苏质量;
• 动脉内血压监测到自主动脉波形;如果舒张期血压(舒张压)< 20 mmHg,应设法改进心肺复苏质量。
• 缺乏足够的证据支持或反对在 ROSC 后早期(在第一个小时内)常规使用 β 受体阻滞剂;
• 缺乏足够的证据支持或反对在 ROSC 后早期(在第一个小时内)常规使用利多卡因;
• 若无禁忌证,当复发性 VF/pVT 的治疗可能具有挑战性的时候,可以在特定情况下(例如在 EMS 转运期间)考虑预防性使用利多卡因(IIb,C-LD)。
成人高质量 CPR 要点总结
7. 复苏后的综合管理
• 心脏节律和血流动力学的监测及管理:使收缩压 > 90 mmHg,或平均动脉压 > 65 mmHg。
• 体温控制 32~36 °C,至少维持 24 小时。
• 潮气末 PaCO2 控制在 30〜40 mmHg 或 35〜45 mmHg。
• 在恢复自主循环后,将吸氧浓度调整到需要的最低浓度,实现动脉氧合血红蛋白饱和度 ≥ 94%。
讲者介绍
吴书林,医学博士,主任医师。历任广东省人民医院副院长、广东省心血管病研究所所长等。华南理工大学第一临床医学院教授,中山大学临床兼职教授,硕士生、博士生导师和博士后合作导师。
1983 年大学毕业后主要从事心血管临床和科学研究工作,1990 年率先开展经导管射频消融治疗快速性心律失常,至今已治愈 20000 多例各种心动过速病人。1995 年率先在中华心血管病杂志上发表「射频消融术治疗房性心动过速」。
率领团队自 1996 年进行 IVAs 的临床电生理特征及导管消融策略系列研究。近期,创新性提出倒「U」技巧消融起源于肺动脉窦 IVAs,国内外首次发现分支型室性心动过速新的致心律失常基质和消融靶点。
1999 年率先在国内应用心电三维电解剖标测技术,开展复杂心律失常(如房速、房扑、房颤和室速)电生理标测定位和指导射频消融临床研究以及起搏器等研究。
基础研究方面,主要致力于房颤和致心律失常性右室心肌病(ARVC)发病机制的研究,探讨了肾素-血管紧张素系统,炎症因子,氧化应激对心房肌细胞的电生理特性的影响,以及相关的信号转导通路;深入研究了 ARVC 的临床特征和危险分层,并对可能的突变基因进行了筛选。
先后在国际著名心血管研究杂志《Journal of the American College of Cardiology》,《Circulation. Arrhythmia and Electrophysiology》,《Heart Rhythm》,《Journal of Molecular and Cellular Cardiology》和国内核心期刊上发表论文 200 余篇,SCI 论文 60 余篇,主编和副主编著作 50 多部。
2017 AHA/ACC/HRS 发布的《美国室性心律失常及心源性猝死指南》引用了吴书林电生理团队的一项研究成果。该研究发现肺动脉窦起源的心律失常,明确其起源分布、发生率、临床电生理特征,并在此基础上建立倒「U」形导管标测消融新技术。该成果已于 2015 年 12 月发表在心血管领域的顶级杂志--美国心脏学院杂志(JACC)主刊,并被 2016 年《室性心律失常中国专家共识》引用。
获广东省医药卫生科技进步二等奖 2 项(1994 年,1999 年),广东省政府科技进步二等奖 3 项(1999 年,2003 年,2017 年)、三等奖 1 项(1994 年),中华医学科技奖三等奖 1 项(2002 年)。发明专利 3 项(2006 年,2006 年,2009 年)。实用新型专利 6 项(2005 年,2006 年,2006 年,2012 年,2012 年,2017 年)。
广东省卫生系统「九五」期间「五个一科教兴医工程」学术和技术带头人(1996 年),国务院政府特殊津贴专家(2001 年),全国医药卫生系统先进个人称号(2009 年),广东省五一劳动奖章(2010 年),「国之名医 · 卓越建树」称号(2018 年)。
主持「国家十一五支撑计划」,「广东省名医工程项目」,「广东省自然科学基金」,「广东省科技计划项目」等课题。参与和主持科研课题 30 余项,大型临床试验项目 20 余项。1998 年至 2007 年任广东省第八、九届政协委员,2012 年被评为中共广东省委第十一届党代会党代表。
主要社会及学术团体任职情况:中国生物医学工程学会心律分会主任委员,中华医学会心血管病学分会常委兼心律失常组组长,广东省医学会心脏起搏与电生理分会主任委员,美国心脏学院(FACC),欧洲心脏学会(FESC)和美国心律学会(FHRS)Fellow,中华心血管病杂志副总编辑等。
内容来源:吴书林教授长城会发言 + 2020 AHA 指南
编译:Anger
排版:ly
投稿:wangliya1@dxy.cn
题图来源:站酷海洛
