2017 年 10 月 30 日,由默克公司支持的「心桥计划——中国心血管领域医院交流互访项目」北京站于北京大学第一医院成功召开。来访医生观摩学习了北京大学第一医院的查房和手术过程,并就一些典型病例进行了分享交流。下面为您带来精彩内容。
病例 1:中年男性 PCI 术后合并多脏器功能不全一例
分享者:广安门医院 张振鹏
患者男,65 岁,主诉「胸痛 18 小时,加重 2 小时」入院。
现病史: 患者 18 小时前无明显诱因下突发胸闷胸痛,呈持续性,予速效救心丸 8 粒后症状缓解;2 小时前胸痛剧烈,呈压榨性,速效救心丸 12 粒未缓解,遂至我院急诊。
心电图:下壁梗塞Ⅱ、Ⅲ、AVF, 异常 Q 波,ST 段抬高。
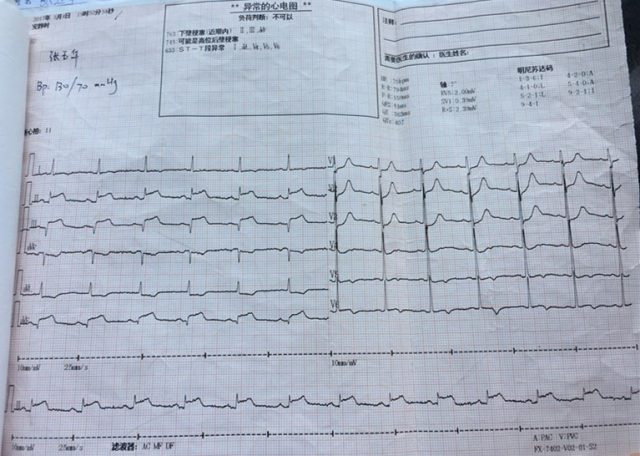
急查心梗三项:CTNI 86.254ug/L↑,MYO 296.45ug/L,CK-MB33.81ug/L;生化:LDH 1078U/L, LDH-1 432.3U/L。
既往史:糖尿病史 30 余年。脑梗塞病史 3 年。高脂血症 2 年。抑郁症史。反流性食管炎史。否认其他重要病史。
辅助检查:
心脏超声:节段性室壁运动异常,室间隔增厚,左室下、后壁运动幅度减低,二尖瓣反流(轻度),三尖瓣反流(轻度),左室收缩功能减低。
入院诊断:
1. 冠状动脉粥样硬化性心脏病;急性 ST 段抬高性心肌梗死(下后壁右室);心功能Ⅱ级(Killp 分级)
2.2 型糖尿病
3. 脑梗死后遗症期
4. 高脂血症
5. 抑郁症
6. 反流性食管炎
治疗方案:予阿司匹林 300 mg、氯吡格雷 600 mg。行冠状动脉造影示:回旋支近段发出约 10-15 mm 后 100% 完全闭塞,前向血流 TIMI 0 级。于左回旋支近中段、远段各置入 1 枚支架。
术后心电图示:房颤律,心室率 85 次/分,下壁梗塞Ⅱ、Ⅲ、AVF,ST-T 异常(ST 段较前有所回落)。血压 97/69 mmHg,予盐酸替罗非班静滴,低分子量肝素钠皮下注射。
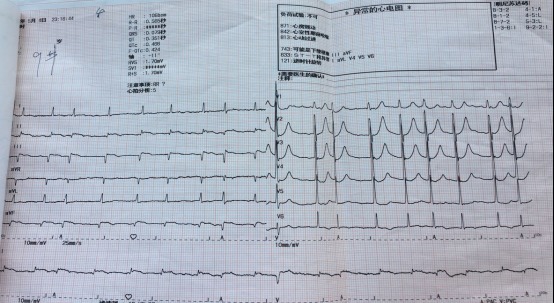
入院第二天
6:00 心率 50-60 次/分,高度 AVB,予罂粟碱、吗啡,口服速效救心丸;
8:00 复查心电图示Ⅱ、Ⅲ、AVF 导联 ST 段较术后有所抬高,急查 CTNI 142.485ug/L。
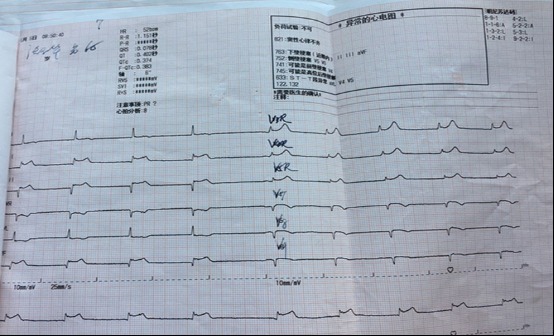
9:00 复查冠脉造影示支架术后主支血管未见明显异常,考虑微循环障碍可能,予尼可地尔 5 mg bid 至 tid。16:30 测 CVP:17 mmHg,予托拉塞米及螺内酯利尿。
第五天
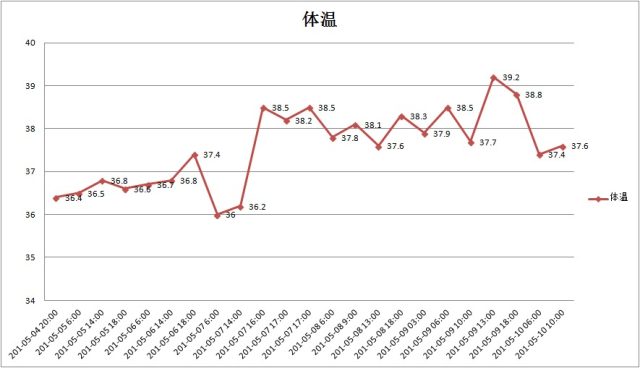
患者喘憋不能平卧,尿液红褐色。体温最高 37.4℃,停拉氧头孢,予亚胺培南抗感染。
第六天
尿常规:酮体 40(2+)。血糖波动在 23-29 mmol/L。考虑患者酮症酸中毒,予扩容+胰岛素。
第七天
复查心电图:PR 间期<0.12s,Ⅱ、Ⅲ导联 P 波倒置,提示房室结心律。
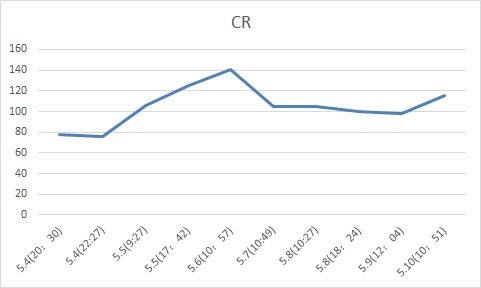
指标变化
肌酐:
生化——血糖:
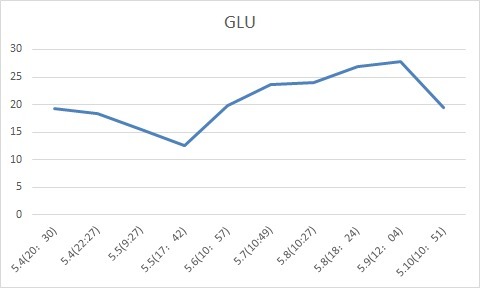
发热
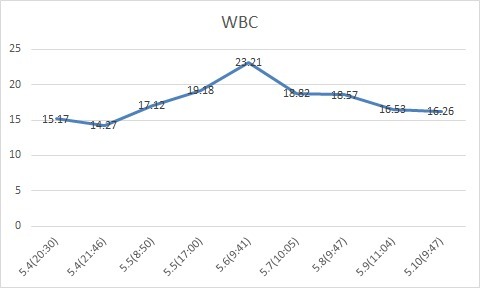
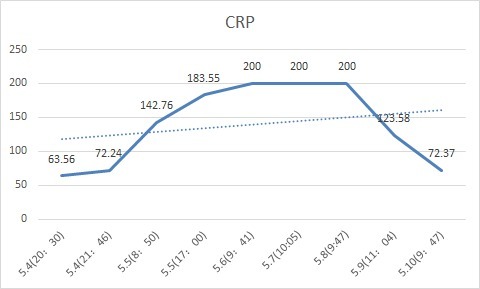
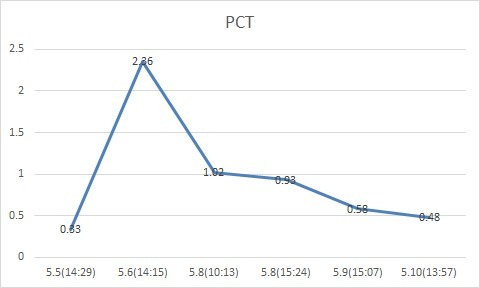
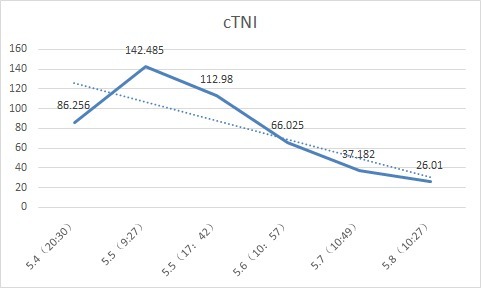
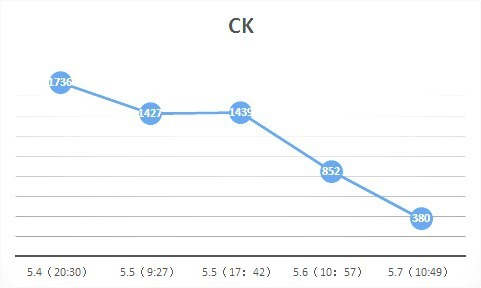
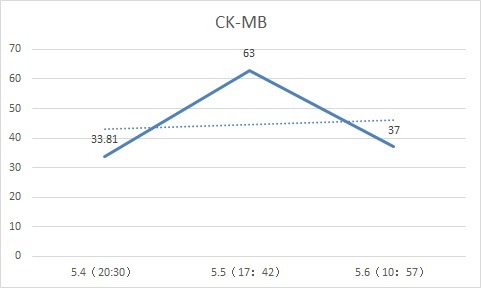
行 CT 并请感染科会诊:肠源性感染可能!
治疗策略:
联合大万能(美思思);抗生素逐渐降级;予盐水、中药灌肠;肠道益生菌。
结局:患者 WBC、N、PCT 逐渐下降;体温下降至正常;心功能改善
专家点评:
急诊时如果明确是下后壁心梗,超过 12 小时仍有症状,则心肌可能已有坏死,做急诊介入的获益并不大。从术后造影图看,控制着房室结的一支血流不好,会对心功能有影响。第二次术后的大动脉血流是通的,但可能是微循环灌注引起了后续症状,口服尼可地尔起效慢,这边可改静脉使用。至于感染,应该入院后就开始观测,如通便情况等,积极寻找病因及对症治疗是正确的。
病例 2:中年男性冠脉痉挛合并间质瘤一例
分享者:北医三院海淀院区心内科 耿学峰、张福春
患者男,63 岁,主诉「间断胸痛、咽部紧缩感 3 年,加重 5 天」
现病史:近 5 天症状加重且发作频繁,含服硝酸甘油 5 分钟症状可缓解。3 年前静息发作伴大汗、乏力,含服硝酸甘油后 1-2 分钟可缓解。
既往史:高血压、高脂血症、甲状腺功能亢进
个人史:吸烟史 40 年,4 包/日。饮酒史 40 年,1 斤白酒/天
体格检查:BP:152/70 mmHg(右),147/72 mmHg(左)。体检无异常。
心电图:
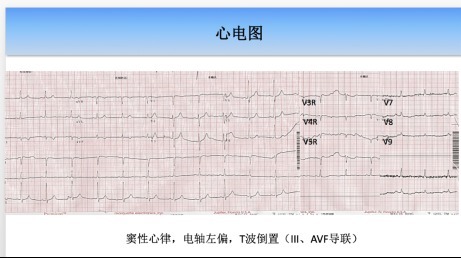
实验室检查:
• LDL-C 3.21 mmol/L(升高)RBC 3.22*10^12/L(下降), HGB 111 g/L(下降)
TNI、D-dimer,甲状腺功能正常范围
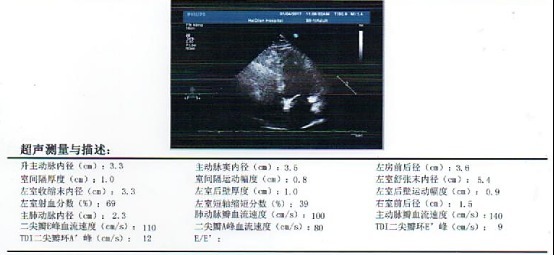
心彩超:
二三尖瓣轻度反流,左室舒张功能减低,LVEF 69%
入院诊断:
冠心病(不稳定型心绞痛 心功能 I 级(NYHA 分级))
高血压病 1 级(极高危)
高脂血症
贫血(轻度)
治疗:
阿司匹林100 mg qd
氯吡格雷75 mg qd
普伐他汀40 mg qd
单硝酸异山梨酯20 mg bid
比索洛尔 2.5 mg qd
入院第四天
行 CAG 示前降支中段 50% 狭窄,远段心肌桥,收缩期 50% 狭窄。
第十天
排黑便 1 次,约 200 g;急查 HGB 67 g/L, 便潜血+,停阿司匹林,泵入埃索美拉唑、生长抑素
急诊胃镜: 十二指肠后壁可见 2*2.5 cm 膨隆,表面糜烂,中心可见新鲜血痂
上腹增强 CT:十二指肠降段及水平段交界处 5.5*5.0 cm 团块状软组织影,周围多发增大淋巴结,神经纤维肉瘤可能大
建议外科手术切除肿瘤,但患者拒绝。
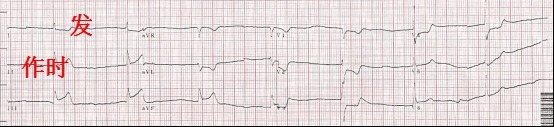
输血时再次发作剧烈胸痛、BP 60/30 mmHg,面色苍白,大汗,心电监护示交界区逸搏,心率 43 次/分
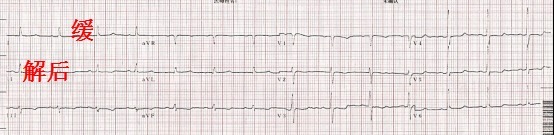
缓解后 P 107/63 mmHg,心率 78 次/分,怀疑为冠脉痉挛
第十四天:转入北京大学第一医院, HgB 最低 50 g/L,5 天后行 whipple 手术
病理报告示:间质瘤
随访 3 个月时,患者无胸痛、咽部紧缩不适
专家点评:
这例间质瘤虽然入院时血红蛋白也不高,但后期的大幅下降可能与加用双联抗血小板有关,有时一个疾病的治疗会导致另一些症状的出现,比如使用华法林发现了早期癌性病变。此病人症状与右冠脉狭窄程度不符,还是考虑功能问题。
病例 3:老年女性心衰肺高压一例
分享者:北京大学第一医院 韩晓宁
患者女,73 岁,主诉「间断胸闷、憋气 15 年」入院。
现病史: 15 年前,情绪激动后、夜间平卧觉胸闷、呼吸困难,咳嗽、咳白色稀薄状痰,坐起可缓解,伴有颜面水肿,无大汗、恶心、呕吐。此后间断情绪激动时和体力活动时出现症状,服用消心痛、丹参片 3-5 分钟可缓解。
4 年前再次出现上述症状,当地医院诊断为心功能不全,予药物治疗后好转。
既往史: 2013 年 脑梗;双下肢动脉硬化;双下肢静脉曲张;1969 发热、胸痛,诊断「心肌炎?心包炎?」;无其他重要疾病史。
体格检查:
P52 次/分 BP(左)125/70 mmHg BP(右)143/64 mmHg
颈部可见颈静脉充盈,心界不大,心律不齐,P2>A2, 三尖瓣区可闻及收缩期吹风样杂音,脉搏短绌,脉率 < 心率。余均为阴性。
入院诊断:
1、胸闷待查
肺动脉高压可能性大
2、心房颤动(CHADS2 评分 2 分)
3、陈旧性脑梗死
4、双下肢静脉曲张
5、双下肢动脉硬化
实验室检查:
血小板计数 110 10^9/L ↓
网织红细胞计数 0.93% ↓
GGT 63 IU/L ↑ 总胆红素 41.0 mol/L ↑
直接胆红素 14.00mol/L ↑
凝血:
PT 12.40 秒 ↑
PTR 1.23 ↑
PA 79% ↓
INR 1.22 ↑
D-二聚体 0.21 mg/L
心肌损伤标志物:
CK-MB 1.8 ng/ml
CTnI 0.006 ng/ml
BNP 190 pg/ml ↑

血气分析:PH 7.41, Pco2 37 mmHg,Po2 75 mmHg,
HCO3- 23.5 mmHg, 其余指标正常
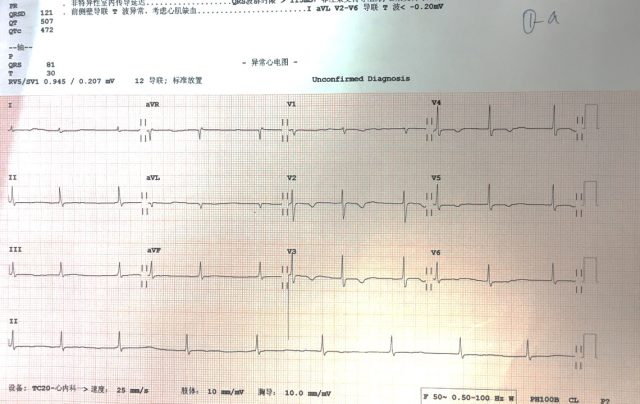
ECG:房颤心率,电轴不偏,T 波 V1-6 倒置,其余导联低平。
UCG

Holter:全天房颤,心室率平均 56 次/分,室早 1459 次/全天,T 波 I、II、aVL、V1-6
倒置,II、III、aVF 低平
胸片:左下肺心影后片状高密度影,心包钙化灶可能。心影增大,以右心房影增大为著。
右心声学造影:未提示右向左分流。
超声示:双下肢动脉粥样硬化、肝中静脉及下腔静脉增宽(考虑心源性);肺功、肺通气灌注未见异常
当前治疗
入院前长期用药(已一年):
螺内酯 10 mg qd
阿司匹林 100 mg qod
生脉饮 10 ml tid
芪苈强心胶囊 0.6 g tid
麝香保心丸 2 粒 tid
欣康 10 mg tid
倍他乐克 ¼片 bid
2017-10-11 停用倍他乐克;2017-10-18 停用阿司匹林,加用达比加群 110 mg bid
现患者病情较入院时无明显改变
专家点评:
病人有突出的症状,就是体循环淤血:胆红素高,肺高压,超声心动图还提示下腔静脉宽,因此有右心功能不全。这个病例需考虑肺高压的鉴别诊断,如考虑血栓性肺高压,可寻其血栓易患因素,但她右心室并不大,还排除了先天性左到右分流、肝硬变、艾滋病等等;注意胸片上看到了一个钙化,可怀疑缩窄性心包炎,特别是小部分的缩窄如处于房室沟处,其类似二尖瓣狭窄,临床遇到这样的病例可以特别关注。
病例 4:中年女性稳定性心绞痛药物治疗一例
分享者:北大国际医院 心血管内科 王亮
患者女,56 岁,主诉「反复胸痛、心悸 8 年,加重 1 周」于 2017-5-4 入院。
现病史: 2004 年患者活动后出现胸闷胸痛、心悸,无放射痛,偶有头痛、头晕,无出汗、恶心、呕吐等,服丹参滴丸 10 粒后约 3-5 分缓解。于首钢医院诊断为「冠心病」,给予「活血化瘀药物治疗后稳定。
2012 年 8 月 8 日,活动或情绪波动后出现上述症状,疼痛向背部放射,伴出汗、头晕及头痛,恶心,服丹参滴丸及速效救心丸难以缓解。曾于 2012 年 8 月 15 日就诊于我院。
既往史& 个人史& 家族史:
发现高血压 6 个月,最高 160/100 mmHg,口服降压药半年。高脂血症 6 个月。否认其他病史。
体格检查:血压 140/80 mmH,心率 72 次/分,余无阳性体征。
辅助检查:发作时心电图示:窦性心律,II、III、AVF 及 V2-V6 导联 ST 段压低 0.05mv 并 T 波倒置。
超声心动图示:1、左室肥厚,2、左室舒张功能轻度减低。
颈部血管超声示:右侧颈总动脉斑块形成;右侧椎动脉血流减低。
实验室检查:
TG 6.41 mmol/L, LDL-C 3.2 mmol/L↑, HDL-C 5.74 mmol/L↑,
入院诊断:1、冠心病
不稳定性心绞痛
2、高血压 2 级(很高危)
3、高脂血症
治疗方案:
阿司匹林 100 mg Qd;波立维片 75 mgQd;单硝酸异山梨酯缓释片 40 mgQd;阿托伐他汀 20 mgNd;苯磺酸氨氯地平片 5 mgQd;氯沙坦片 100 mgQd;富马酸比索洛尔片 5 mgQd
2012 年 8 月 20 日冠脉造影示:冠心病,临界病变。
停用单硝酸异山梨酯缓释片,予尼可地尔片 5 mg 口服 3/日。后患者自觉胸痛症状缓解,病情稳定。
出院诊断:1、冠心病(稳定性心绞痛)
2、高血压 2 级(很高危)
3、高脂血症
2012 年 11 月 15 日复诊:
患者未诉不适,血常规、肝肾功能正常。尿常规示:Pro +-,Bld +-。血脂示:TG 1.81 mmol/L↑, LDL-C 1.76 mmol/L
注意中年绝经后女性;劳力型心绞痛但持续时间较长,硝酸酯类药物缓解不明显; 心绞痛发作程度重于冠状动脉狭窄程度——冠状动脉微血管疾病可能(coronary microvascular disease, CMVD)
专家点评:
这个病例是比较典型的稳定性心绞痛,对硝酸酯类药物反应不佳,加做冠脉血流储备指数结果可巩固其诊断;冠脉造影结果也可支持微血管病变。无创性检查中,乙酰胆碱激发试验和运动负荷试验可以是诊断的有力工具,但目前临床使用都较少,核素显像及超声前降支 CFR 也可采用。
病例 5:中年女性药物球囊治疗支架内再狭窄一例
分享者:解放军总医院心血管内科 章明
患者女,59 岁,主诉「间断性胸闷胸痛 16 年,加重 1 月」入院。
现病史:2007 年急性心梗,冠脉搭桥;2014 年回旋支双支架术,发生支架内急性血栓;2016 年 3 月行冠脉造影示:回旋支支架内再狭窄 90%、钝缘支开口支架内狭窄 50%;右冠细小、病变弥漫、中段闭塞;静脉桥-前降支未见明显狭窄;4 月支架内再狭窄行球囊扩张。
既往史:高血压病;2 型糖尿病
心电图:替罗非班泵入仍有静息下心绞痛发作,同时伴 ST 段压低
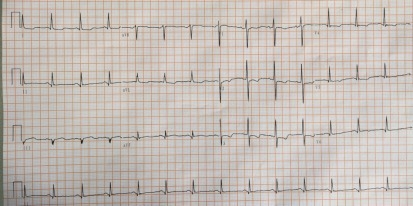
心脏超声:节段性下壁运动障碍;二尖瓣、三尖瓣轻度返流;左室射血分数 60%
实验室检查:肌钙蛋白 T 0.012ng/ml 低密度脂蛋白 2.41 mmol/L 糖化血红蛋白 9.1%
入院诊断:
冠状动脉粥样硬化心脏病(不稳定性心绞痛 陈旧性心肌梗死 CABG 术后 PCI 术后)
2 型糖尿病
高血压病
治疗策略:2017 年 1 月 10 日冠脉介入示:前降支中段闭塞、回旋支支架内再狭窄 95%、钝缘支开口支架内再狭窄 30%。用 2.5 mm 药物球囊扩张,配合药物治疗
阿司匹林 100 mg qd; 氯吡格雷 75 mg qd
氨氯地平 5 mg qd ;比索洛尔 5 mg qd; 瑞舒伐他汀 10 mg qn ;曲美他嗪 20 mg tid ;尼可地尔 5 mg tid ;单硝酸异山梨酯缓释片 40 mg qd; 二甲双胍 500 mg tid ;沙格列汀 5 mg tid
专家点评:
这个病人确实很复杂,拥有弥漫性动脉粥样硬化,到前降和右冠搭了两根静脉桥,而旋支采用双支架后再狭窄,用药物球囊的选择绝对是正确的,但球囊尺寸可能小了,可以运用切割后再使用 3.0 的,并做 T 型会相对更好。总体来看结果能恢复血流已经很好了,从技术角度讲再放支架也未必是好选择,给予药物治疗控制是合适的。
